Parodontologie et laser
Parodontologie : gingivite, déchaussement des dents et laser assisté
La parodontologie a pour but de reconnaître et traiter les maladies des gencives, le déchaussement des dents grâce à différents traitements (détartrage, surfaçage, greffe, chirurgie…)
>> En savoir plus sur le site spécialisé ParoSphère
-
1- La gingivite
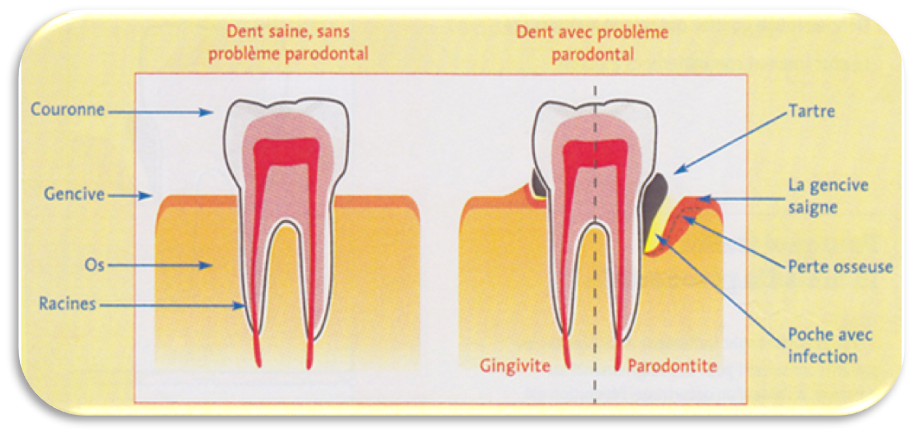
La gencive est le tissu muqueux de couleur rose qui entoure les dents. Lorsqu’elle subit une agression (infection, présence de tartre, …) la gingivite s’installe.
La gingivite est une inflammation de la gencive, qui gonfle, devient rouge foncé et saigne au moindre contact : en se brossant les dents, en croquant dans une pomme, etc… Fréquente, la gingivite est souvent localisée entre deux dents. Elle peut s’étendre et même se généraliser. Sans traitement elle favorise le déchaussement et peut également accélérer la perte des dents.
Le plus souvent la gingivite est provoquée par la présence d’un excès de tartre, lui-même produit par la plaque dentaire. La plaque dentaire et le tartre sont des milieux favorables à la prolifération des bactéries, et donc à l’infection localisée de la gencive.
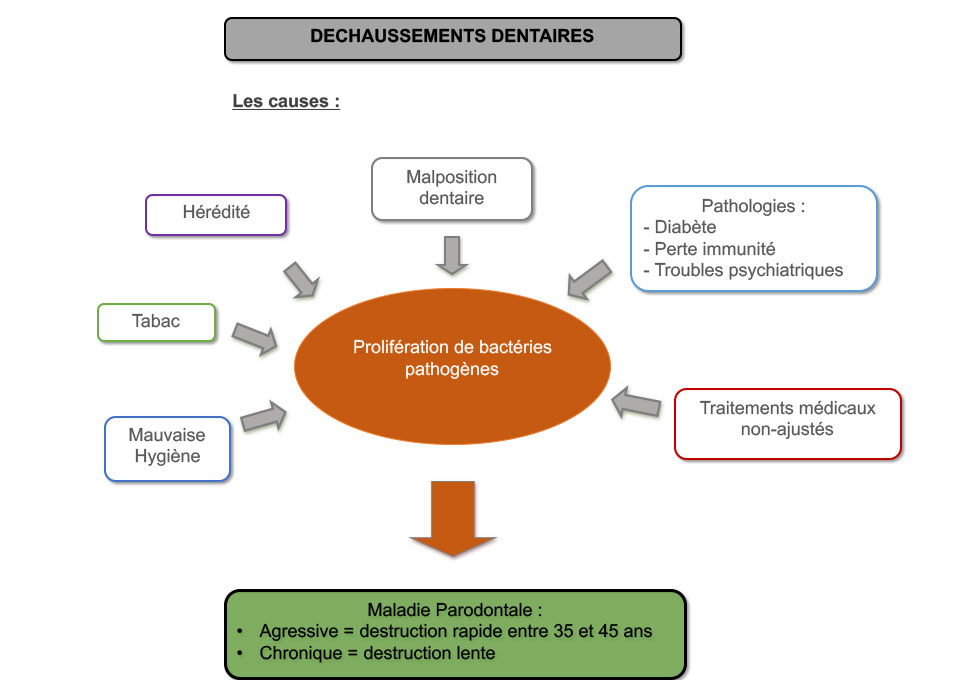
Souvent liée à une hygiène buccale insuffisante, la gingivite est toutefois favorisée par certaines situations : grossesse, tabagisme, diabète, par des dents mal positionnées ou par une carie mal soignée…
Le traitement des gingivites repose sur :
- une amélioration de l’hygiène dentaire par le patient
- un détartrage minutieux réalisé au Cabinet
- l’utilisation éventuelle de bains de bouche
-
2- La parodontite / Le déchaussement des dents
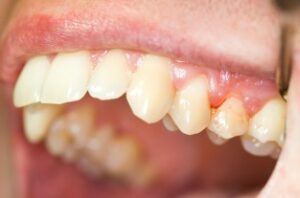
Les parodontites, également appelées déchaussements des dents, touchent 80% de la population adulte occidentale, ce qui en fait la maladie chronique la plus fréquente.

-
Qu’est-ce qu’une maladie parodontale ?
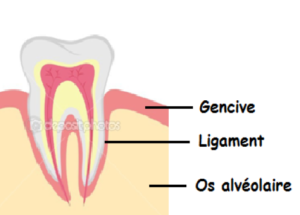
On cite le parodonte lorsqu’on parle des tissus qui soutiennent les dents : il s’agit de la gencives, de l’os et du ligament alvéolodentaire .
La maladie parodontale débute par une agression de la gencive par les bactéries du tartre. Si rien n’est fait l’infection se propage aux ligaments et à l’os qui entoure les dents. L’infection entraîne donc une destruction des tissus parodontaux qui soutiennent les dents.
Lorsque la maladie progresse, une poche parodontale se forme entre la gencive et la dent. Elle devient rapidement le réceptacle d’une grande quantité de bactéries et de tartre, ce qui aggrave l’irritation de la gencive et empêche la guérison. À son stade le plus avancé, la maladie parodontale provoque la chute des dents.
-
Quels sont les symptômes ?
Parmi les signes révélateurs d’une éventuelle maladie parodontale :
- gencives rouges et gonflées qui saignent facilement lors du brossage,
- mobilités dentaires,
- des sensibilités au froid, des gènes.
- Mauvaise haleine.
HYGIENE + SURFACAGE + MAINTENANCE
- Qu’est-ce que le surfaçage?
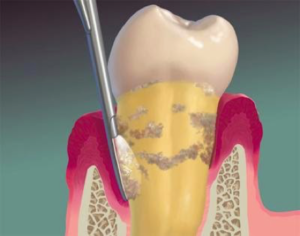
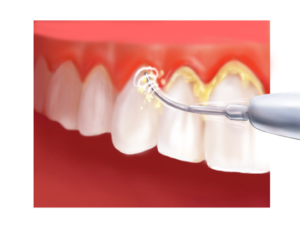
Le surfaçage (ou curetage parodontal) fait partie de la première phase de traitement des parodontites.
Ce procédé non-chirurgical permet d’assainir les surfaces dentaires situées sous la limite de la gencive, dans la poche parodontale. La désinfection des tissus ainsi que l’élimination du tartre sous-gingival autorise la guérison.
Un programme de maintenance personnalisé permet de stabiliser les résultats obtenus.
Le surfaçage est la première technique envisagée pour traiter les parodontites.
- Comment réalise-t-on un surfaçage ?
Le tartre et les bactéries, accumulées sous la gencive, sont retirés après anesthésie, à l’aide de curettes, et plus récemment d’ultra-sons.
Le nombre de séances proposées peut varier en fonction de la gravité de la parodontite et du nombre de dents atteintes. Pour parfaire la désinfection sous- gingivale, le surfaçage peut être complété par une irrigation des poches parodontales et/ou l’utilisation d’une préparation antiseptique.
-
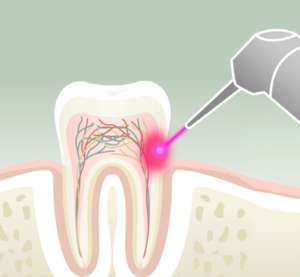
3- Laser
1/ Qu’est ce que c’est ? / DEFINITION
Le laser ou Light Amplification by Stimulated of Radiation est une technique de plus en plus utilisée non seulement en médecine, mais également dans le secteur dentaire. Cette nouvelle technologie permet de cibler une zone à traiter sans léser les tissus environnants.
Le rayon est un instrument qui produit un rayon lumineux puissant et très précis et qui concentre une grande quantité d’énergie.
2/ A quoi sert-il ? / UTILISATION
- Effets photo—dynamiques et photo-chimiques :Décontamination des sites contaminés (tissus mous et durs). (Gingivites – parodontites – abcès gingivaux – infections endodontiques des canaux dentaires – abcès dentaires.)
- Effets thermiques – coagulation et vasodilation :
- Création d’un saignement dans une alvéole.
- Traitement des aphtes et herpès.
- Hémostase en cours de chirurgie ou post chirurgical.
- Préparation des collets lors de prise d’empreinte.
- Désensibilisations.
- Suture « laser » d’une incision.
- Effets de Biostimulation des tissus mous et durs :
Ce laser grâce à son générateur photonique contrôlé et son fréquenceur permet l’activation des facteurs de croissance en volume et profondeur, une aide à la cicatrisation et participe à la régénération cellulaire (maintenance parodontale – cicatrisation après chirurgie parodontale ou chirurgie des tissus mous – mais également une action antalgique et anti inflammatoire après extractions, ou chirurgie ou implantologie.
- Effets ablatifs – chirurgie des tissus muco-gingivaux :
gingivoplastie – gingivectomie – frénectomies – coupes « Bistouri » – exérèse tumeurs bénignes – hyperplasie gingivale – dissection anatomique des tissus mous.
3/ Les plus / AVANTAGES
-
- une régénération et une cicatrisation tissulaires plus rapides,
- une action antibactérienne du rayon laser diminuant les complications post-opératoires,
- une diminution voire suppression de la phase d’anesthésie,
- un traitement tant pour les tissus mous (gencives, muqueuses) que les tissus durs (émail, os…),
- agit sur le traitement des herpès et des aphtes.